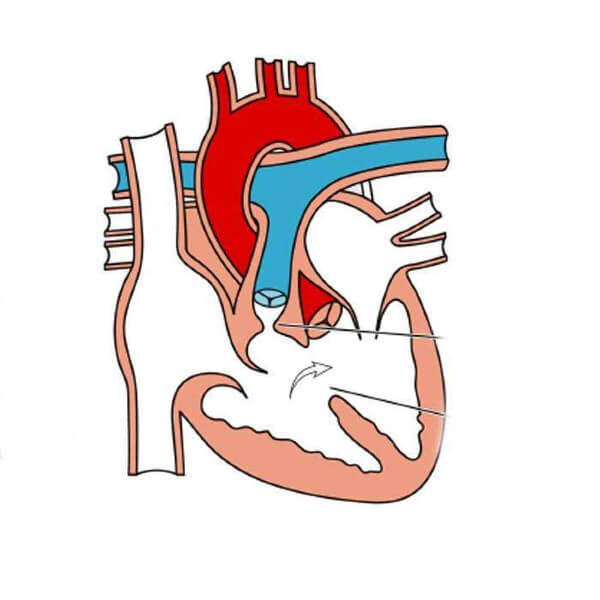
Takayasu arteriti, büyük damarları tutan kronik, inflamatuvar bir hastalıktır ve özellikle aort ile ana dallarında daralma, tıkanma veya anevrizma gelişmesine yol açar. Genellikle genç kadınlarda görülür ve nedeni tam olarak bilinmemekle birlikte otoimmün mekanizmalar rol oynar.
Takayasu arteriti belirtileri arasında halsizlik, ateş, kilo kaybı gibi sistemik semptomlar ile kol ağrısı, nabız zayıflığı, tansiyon farkı ve baş dönmesi gibi damar tutulumu bulguları yer alır. Hastalık ilerledikçe organlara giden kan akışı belirgin şekilde azalabilir.
Takayasu arteriti tanısında manyetik rezonans anjiyografi, bilgisayarlı tomografi anjiyografi ve ultrasonografi gibi görüntüleme yöntemleri kullanılır. Kan testlerinde inflamasyon belirteçleri (ESR, CRP) sıklıkla yüksek bulunur.
Takayasu arteriti tedavisinde kortikosteroidler ve immünosupresif ilaçlar ile inflamasyon kontrol altına alınır. Gerekli durumlarda anjiyoplasti veya cerrahi damar onarımı uygulanabilir. Erken tanı, damar hasarını ve komplikasyonları önlemede kritik öneme sahiptir.
| Tıbbi Terim | Takayasu Arteriti |
| Tanım | Büyük damarları (özellikle aortu ve dallarını) tutan kronik, granülomatöz, inflamatuar arterit |
| Sıklık | Genellikle genç kadınlarda (20–40 yaş), Asya kökenli bireylerde daha yaygın |
| Etkilenen Damarlar | Aort ve majör dalları (subklavyen, karotis, renal arterler vb.) |
| Başlangıç Belirtileri | Yorgunluk, ateş, kilo kaybı, kas-eklem ağrısı (prodromal faz) |
| Geç Belirtiler | Nabızsızlık, kol ve bacaklarda güçsüzlük, tansiyon farkı, baş dönmesi, görme bozuklukları, hipertansiyon |
| Tanı Yöntemleri | MR anjiyografi, BT anjiyografi, PET-CT, renkli Doppler USG, kan testlerinde yüksek CRP ve sedimantasyon |
| Tanı Kriterleri | Amerikan Romatoloji Derneği (ACR) kriterleri; yaş, nabız farkı, anjiyografik bulgular gibi parametreler |
| Tedavi Yöntemleri | Kortikosteroidler (prednizon), immünsüpresif ajanlar (metotreksat, azatiyoprin), biyolojik ajanlar (anti-TNF, tocilizumab) |
| Komplikasyonlar | Arter stenozları, anevrizmalar, hipertansiyon, organ iskemisi |
| Takip Süreci | Klinik değerlendirme, inflamasyon belirteçleri, görüntüleme ile izlem |
Takayasu Arteriti Nedir?
Takayasu arteriti, büyük atardamarları, özellikle de aort ve ana dallarını etkileyen nadir ve kronik bir damar iltihabıdır. Genellikle genç kadınlarda görülür. Damar duvarında kalınlaşma, daralma veya tıkanıklık meydana gelir; bu da organlara giden kan akışını azaltabilir. Belirtiler arasında halsizlik, kilo kaybı, düşük tansiyon, nabız farkı, baş ağrısı ve görme bozuklukları yer alabilir. Tanı, görüntüleme yöntemleriyle konur. Tedavide bağışıklık sistemini baskılayan ilaçlar kullanılır.
Takayasu Arteriti vücudumuzda ne yapar?
Takayasu Arteriti, sıkça “nabızsızlık hastalığı” olarak da bilinen, vücudun en büyük atardamarı olan aort ve ondan ayrılan ana dalları hedef alan, uzun süreli (kronik) bir kan damarı iltihabıdır. Bu durumu daha iyi anlamak için, aort damarını vücudumuzun her yerine su taşıyan ana boru hattı gibi düşünebiliriz. Kalpten çıkan bu ana boru, beyne, kollara, bacaklara ve tüm iç organlara kan taşıyan daha küçük dallara ayrılır.
Takayasu Arteriti’nde olan şey, vücudun kendi savunma sisteminin, yani bağışıklık sisteminin bir tür kafa karışıklığı yaşamasıdır. Normalde bizi mikroplara ve yabancı tehditlere karşı koruması gereken bu sistem, yanlışlıkla vücudun bu en önemli damar duvarlarını bir düşman olarak algılar ve onlara saldırmaya başlar. Bu saldırı, damar duvarlarında sürekli bir iltihaplanma (enflamasyon) durumu yaratır. İltihaplanan damar duvarları zamanla kalınlaşır, sertleşir ve en önemli özellikleri olan esnekliklerini kaybeder; adeta paslanmış ve kireçlenmiş eski su borularına dönerler.
Bu hasar ilerledikçe, kanın damar içindeki yolculuğu ciddi şekilde engellenir. Damarların içindeki kanal daralabilir (stenoz), tamamen tıkanabilir (oklüzyon) veya daha tehlikelisi, iltihap nedeniyle zayıflayan damar duvarı kan basıncının etkisiyle bir balon gibi dışarı doğru şişebilir (anevrizma) ve hatta yırtılabilir (diseksiyon). Sonuç olarak etkilenen damarın beslediği organ veya uzuv yeterince kan alamaz. Örneğin kollara giden damarlar daraldığında o kolda nabız çok zayıf hissedilir veya hiç hissedilemez. Hastalığın halk arasında “nabızsızlık hastalığı” olarak anılmasının sebebi de budur.
Bu hastalık, hedef aldığı damarların çeşitliliği nedeniyle çok farklı belirtilere yol açabilir. Kimi hastada baş dönmesi ön plandayken, kimisinde yüksek tansiyon, bir diğerinde ise kol ağrısı görülebilir. Hastalığın en zorlu ve sinsi yönlerinden biri, damarlardaki bu ciddi hasarın, hastanın fark edebileceği belirgin şikayetler ortaya çıkmadan yıllarca sessizce ilerleyebilmesidir. Bu durum erken tanının ne kadar zor ve aynı zamanda ne kadar hayati olduğunu açıkça ortaya koymaktadır.
Takayasu Arteriti hastalığının arkasındaki nedenler nelerdir?
Takayasu Arteriti’nin neden ortaya çıktığı sorusunun henüz net bir cevabı bulunmamaktadır. Tıp dilinde nedeni bilinmeyen durumlar için “idiyopatik” terimini kullanırız ve Takayasu Arteriti de bu gruba dahildir. Ancak günümüzde bilim dünyasının üzerinde en çok durduğu teori, bunun bir otoimmün hastalık olduğudur. Yani vücudun bağışıklık sisteminin kendi dokularına karşı savaş açması durumudur.
Bu hatalı bağışıklık yanıtını neyin tetiklediği ise bir sır perdesi arkasındadır. Araştırmacılar, genetik olarak bu hastalığa yatkınlığı olan kişilerde, çocuklukta veya gençlikte geçirilmiş bir virüs enfeksiyonu gibi dış bir faktörün, bağışıklık sistemini yanlış bir şekilde tetikleyerek bu süreci başlatabileceğini düşünmektedir. Ancak bu henüz kesin olarak kanıtlanmış bir teori değildir.
Genetik faktörlerin önemli bir rol oynadığına dair ise çok daha güçlü kanıtlarımız var. Özellikle İnsan Lökosit Antijeni (HLA) adı verilen ve bağışıklık sistemimizin “dost” ile “düşman” ayrımını yapmasını sağlayan gen ailesindeki bazı farklılıklar, hastalıkla güçlü bir şekilde ilişkilendirilmiştir. Farklı milletlerden hastalarda yapılan çalışmalarda, HLA-B\52 adı verilen bir genetik belirtecin Takayasu Arteriti riskini belirgin şekilde artırdığı gösterilmiştir. Bu genetik yatkınlık, hastalığın neden bazı coğrafi bölgelerde (örneğin Asya, Hindistan, Güney Amerika) daha sık görüldüğünü ve çok nadir de olsa aynı aile içinde birden fazla kişide ortaya çıkabildiğini açıklamaya yardımcı olabilir.
Hastalığın ağırlıklı olarak 40 yaş altı genç kadınları etkilemesi (yaklaşık 9 kadına karşılık 1 erkek oranıyla), hormonal faktörlerin de bu süreçte bir rolü olabileceğini düşündürmektedir, ancak bu konunun da daha fazla araştırılması gerekmektedir.
Vücudum Takayasu Arteriti yüzünden hangi belirtileri gösterebilir?
Takayasu Arteriti’nin belirtileri genellikle iki farklı aşamada kendini gösterir. Bu aşamaları bilmek, hastalığın sinsi doğasını anlamanıza yardımcı olabilir.
Birinci Aşama: Erken Dönem (Sistemik) Belirtileri
Bu ilk evre, vücuttaki genel iltihaplanmayı yansıtan ve başka birçok hastalıkla karıştırılabilecek belirsiz şikayetlerle karakterizedir. Damar hasarı bu dönemde sessizce başlar. Bu fazdaki yaygın belirtiler şunlardır:
- Açıklanamayan yorgunluk ve bitkinlik hali
- İstenmeyen kilo kaybı
- Yaygın kas ve eklem ağrıları
- Nedeni bilinmeyen hafif ateş
- Özellikle geceleri ortaya çıkan terlemeler
İkinci Aşama: Geç Dönem (Vasküler) Belirtileri
Hastalık ilerleyip damarlarda kalıcı daralma veya tıkanıklıklar oluştuğunda, belirtiler daha belirgin hale gelir ve doğrudan etkilenen damarın beslediği bölgeye göre ortaya çıkar. Bu durum hastalığın neden “büyük taklitçi” olarak adlandırıldığını açıklar. Bu dönemdeki belirtiler şunları içerir:
- Kollarda, özellikle eforla (saç tarama, yazı yazma gibi) ortaya çıkan ağrı ve çabuk yorulma
- Bir veya iki kolda nabzın zayıf alınması veya hiç alınamaması
- İki kol arasında ölçülen tansiyon değerinde belirgin fark olması (>10 mmHg)
- Baş dönmesi veya sersemlik hissi
- Ayağa kalkınca göz kararması
- Bayılma (senkop)
- Bulanık görme, çift görme veya geçici görme kaybı
- Eforla gelen göğüs ağrısı (anjina)
- Nefes darlığı
- Özellikle genç yaşta ortaya çıkan ve ilaçlara zor yanıt veren yüksek tansiyon
- Yemeklerden sonra ortaya çıkan karın ağrısı
Bu belirtilerden birkaçı, özellikle de genç bir bireyde bir arada görülüyorsa, mutlaka bir uzmana danışılmalıdır.
Takayasu Arteriti tanısı için hangi adımlar izlenir?
Takayasu Arteriti tanısı, bir yapbozun parçalarını birleştirmek gibidir; tek bir testle değil bir dizi bulgunun bir araya getirilmesiyle konulur. Süreç hastanın şikayetlerinin dikkatle dinlenmesiyle başlar. Genç bir hastada yorgunluk, kilo kaybı gibi genel belirtilere kol ağrısı veya kollar arası tansiyon farkı gibi damarsal şikayetlerin eşlik etmesi, hekimi bu hastalıktan şüphelendirmelidir.
Fizik muayene sırasında, doktor stetoskopuyla boyun, koltuk altı ve karın gibi büyük atardamarların geçtiği bölgeleri dinler. Daralmış bir damardan geçen kanın çıkardığı anormal, uğultulu bir ses olan “üfürüm” (bruit) duyulması önemli bir ipucudur. Her iki koldan ve bacaktan nabızlar kontrol edilir ve tansiyon ölçümleri yapılır.
Kan testlerinde iltihap belirteçleri olan ESR ve CRP’nin yüksekliği hastalığın aktif olabileceğini düşündürse de bu değerlerin normal olması hastalığın olmadığı anlamına gelmez. Kesin tanıya giden yolda en önemli adımlar görüntüleme yöntemleridir.
Tanıyı standartlaştırmak ve kolaylaştırmak için, Amerikan Romatoloji Koleji (ACR) tarafından belirlenen ve aşağıda listelenen 6 kriterden en az 3’ünün hastada bulunması, Takayasu Arteriti tanısını büyük ölçüde destekler:
- Hastalık belirtilerinin 40 yaşından önce başlaması
- Kollarda veya bacaklarda hareketle ortaya çıkan yorgunluk ve ağrı (kladikasyon)
- Bir veya her iki kol atardamarında nabız gücünde azalma
- İki kol arasındaki büyük tansiyon değeri arasında 10 mmHg’den fazla fark olması
- Büyük atardamarlar (subklavyen arter veya aort) üzerinde stetoskopla üfürüm duyulması
- Anjiyografik görüntülemede, başka bir nedenle açıklanamayan damar daralması veya tıkanıklığı görülmesi
Takayasu Arteriti teşhisinde hangi görüntüleme yöntemleri kullanılır?
Görüntüleme yöntemleri, Takayasu Arteriti tanısının bel kemiğidir. Bu testler, hekimin damarların içine adeta bir kamerayla bakmasını sağlayarak duvardaki iltihabı, kalınlaşmayı, darlıkları ve anevrizmaları doğrudan görmesine olanak tanır. Günümüzde tanı ve takipte öncelikli olarak vücuda herhangi bir müdahale gerektirmeyen (non-invaziv) ve hasta için konforlu olan yöntemler tercih edilmektedir.
Tanıda kullanılan başlıca görüntüleme yöntemleri şunlardır:
- Manyetik Rezonans Anjiyografi (MRA): Güçlü bir manyetik alan kullanarak damarların detaylı görüntülerini oluşturan, radyasyon içermeyen bir yöntemdir. Özellikle genç hastalarda ve tekrarlayan takiplerde en sık tercih edilen yöntemlerden biridir.
- Bilgisayarlı Tomografi Anjiyografi (BTA): X-ışınları ve damardan verilen kontrast madde kullanılarak damarların üç boyutlu haritasını çıkaran hızlı ve etkili bir testtir. Damar duvarındaki kalınlaşmayı ve kireçlenmeyi çok net gösterir.
- Doppler Ultrasonografi: Ses dalgaları kullanarak kan akışını değerlendiren ve damar duvarını inceleyen, kolay ulaşılabilir ve zararsız bir yöntemdir. Özellikle boyun ve kol damarları gibi yüzeye yakın damarların değerlendirilmesinde çok kullanışlıdır.
- Pozitron Emisyon Tomografisi (PET): Vücuda verilen radyoaktif bir şeker molekülünün, iltihaplı hücreler tarafından normalden daha fazla tutulması prensibine dayanan bir nükleer tıp yöntemidir. Damar duvarındaki aktif iltihabı “parlayan” alanlar olarak göstererek, hastalığın aktivitesini belirlemede ve tedaviye yanıtı değerlendirmede çok değerli bilgiler sunar.
- Konvansiyonel Anjiyografi: Geçmişte altın standart kabul edilen bu yöntemde kasıktan bir kateterle girilerek damarların filmi çekilir. Günümüzde tanıdan çok, stentleme gibi tedavi edici işlemler sırasında kullanılmaktadır.
Takayasu Arteriti için uygulanan ilaç tedavileri nelerdir?
Takayasu Arteriti’nin tedavisindeki temel hedef, bağışıklık sisteminin damarlara yönelik saldırısını durdurmak, yani iltihabı baskılayarak hastalığı kontrol altına almaktır. Bu sayede hem hastanın şikayetleri giderilir hem de damarlarda daha fazla kalıcı hasar oluşmasının önüne geçilir. Tedavi, genellikle birkaç farklı ilaç grubunun bir arada kullanıldığı uzun soluklu bir süreçtir.
Tedavide kullanılan başlıca ilaç grupları şunlardır:
- Kortikosteroidler: Genellikle prednizon etken maddeli bu ilaçlar, halk arasında “kortizon” olarak bilinir ve tedavinin temel taşını oluşturur. Güçlü iltihap baskılayıcı etkileri sayesinde hastalığın alevli dönemlerinde hızla rahatlama sağlarlar. Ancak uzun süreli ve yüksek dozda kullanımları ciddi yan etkilere (kilo alımı, kemik erimesi, diyabet riski vb.) yol açabildiği için, amaç her zaman mümkün olan en düşük dozda ve en kısa süreyle kullanmaktır.
- Geleneksel İmmünsüpresifler: Bu ilaçlar, kortizonun dozunu azaltmaya yardımcı olmak ve hastalığın uzun dönem kontrolünü sağlamak için tedaviye eklenirler. Adeta bir “steroid koruyucu” görevi görürler. Metotreksat, azatiyoprin ve mikofenolat mofetil bu grubun en sık kullanılan üyeleridir.
- Biyolojik Ajanlar (TNF İnhibitörleri): Standart tedavilere yanıt vermeyen veya hastalığı dirençli olan kişilerde kullanılan hedefe yönelik modern ilaçlardır. İltihaplanma sürecinde kilit rol oynayan Tümör Nekroz Faktörü (TNF) adlı bir molekülü hedef alarak bloke ederler. İnfliksimab, etanersept ve adalimumab bu gruptaki ilaçlardır.
- Biyolojik Ajanlar (IL-6 İnhibitörleri): Bu ilaçlar da yine dirençli hastalıkta kullanılan bir diğer hedefe yönelik tedavi seçeneğidir. İltihaplanmayı tetikleyen bir başka önemli molekül olan İnterlökin-6’nın (IL-6) etkisini engelleyerek çalışırlar. Tosilizumab bu grubun en bilinen örneğidir ve özellikle Takayasu Arteriti tedavisinde giderek daha fazla önem kazanmaktadır.
Tedavi seçimi ve takibi, mutlaka bu alanda deneyimli bir romatolog ve kalp ve damar cerrahının iş birliği içinde, hasta özelinde yapılmalıdır.
Takayasu Arteriti ne zaman cerrahi müdahale gerektirir?
İlaç tedavisi, Takayasu Arteriti’nin temelindeki iltihabı kontrol altına alsa da ne yazık ki önceden oluşmuş kritik damar darlıklarını, tıkanıklıklarını veya anevrizmaları geri döndüremez. İşte bu noktada kan akışını fiziksel olarak yeniden sağlamak ve organ hasarını önlemek için cerrahi veya endovasküler (damar içi) tedaviler devreye girer. Bu müdahaleler, bir “yangın” olan iltihap ilaçlarla söndürüldükten sonra, “enkazı” temizlemek ve hasarlı “boru hatlarını” onarmak gibidir.
Cerrahi müdahale gerektiren başlıca durumlar şunlardır:
- Beyne giden kan akımının kritik düzeyde azalmasına bağlı inme, geçici felç atakları veya şiddetli nörolojik belirtiler
- Kalbi besleyen koroner damarların tutulumuna bağlı kalp krizi veya kontrol altına alınamayan göğüs ağrısı
- Böbrek damarlarındaki darlık nedeniyle ilaçlarla kontrol edilemeyen ve organlara zarar veren yüksek tansiyon
- Hastanın günlük yaşamını (yürüme, kollarını kullanma vb.) ileri derecede kısıtlayan şiddetli kol veya bacak ağrıları
- Damar duvarındaki zayıflamaya bağlı oluşan anevrizmaların (balonlaşma) tehlikeli boyutlara ulaşması veya yırtılma riski taşıması
- Aort damarının başlangıç kısmının genişlemesine bağlı olarak gelişen ve kalp yetmezliğine yol açan ciddi aort kapak kaçağı
Bu girişimler için en ideal zamanlama, hastalığın iltihabi olarak aktif olmadığı, yani sakin olduğu (remisyon) dönemdir. Çünkü aktif iltihap, damar dokusunu çok hassas ve kırılgan hale getirir. Ancak inme veya kalp krizi gibi acil durumlarda, hastalığın aktivitesine bakılmaksızın hayat kurtarmak için acil müdahale zorunlu olabilir.
Takayasu Arteriti için hangi cerrahi ve endovasküler yöntemler uygulanır?
Hasarlı damarlardaki kan akışını yeniden sağlamak için uygulanan yöntemler lezyonun yeri, uzunluğu ve hastanın genel durumuna göre kişiye özel olarak seçilir. Temelde iki ana yaklaşım mevcuttur.
Endovasküler Tedavi (Minimal İnvaziv Yöntemler)
Bu yöntemler genellikle kasık veya kol atardamarından ince teller ve kateterler aracılığıyla girilerek, büyük bir ameliyat kesisi olmadan yapılır.
- Balon Anjiyoplasti ve Stentleme: En sık kullanılan yöntemdir. Daralmış damar segmentine bir balon ilerletilerek şişirilir ve darlık açılır. Genellikle açılan bölgenin tekrar daralmasını önlemek için damar içine “stent” adı verilen metal bir kafes yerleştirilir.
Açık Cerrahi Tedavi (Geleneksel Yöntemler)
Bu yöntemler özellikle uzun, yaygın, tam tıkalı veya birden fazla damarı içeren karmaşık hasarlarda tercih edilir. Uzun dönem sonuçları genellikle daha kalıcıdır.
- Bypass Greftleme: En yaygın uygulanan cerrahi yöntemdir. Bu teknikte, tıkalı veya daralmış damar segmenti, adeta trafikte sıkışmış bir yolu yan yollarla geçmek gibi, atlanır. Tıkanıklığın öncesindeki sağlam bir damar bölgesinden, sonrasındaki sağlıklı bir bölgeye, yapay bir damar (greft) veya hastanın kendi damarı kullanılarak yeni bir kan yolu oluşturulur.
- Aort Kapak ve Kök Değişimi: Hastalık aort kapağını ve aortun kalpten çıktığı başlangıç kısmını (aort kökü) etkileyerek ciddi kapak yetmezliğine yol açtığında, hem kapağın hem de aort kökünün birlikte değiştirildiği daha kapsamlı bir operasyon gerekebilir.
Bu iki yaklaşımdan hangisinin seçileceği, lezyonun yapısına, cerrahın tecrübesine ve hastanın durumuna göre multidisipliner bir ekip tarafından kararlaştırılır.
Takayasu Arteriti hastalığının olası ciddi komplikasyonları nelerdir?
Takayasu Arteriti, doğrudan vücudun ana damar sistemini hedef aldığı için ciddi ve bazen hayatı tehdit eden komplikasyonlara yol açabilir. Hastaların sorduğu “Takayasu arteriti ölüm riski var mı?” veya “Takayasu hastalığı ölümcül müdür?” gibi soruların yanıtı, bu komplikasyonların ne kadar erken fark edildiği ve ne kadar etkin yönetildiği ile doğrudan ilişkilidir. Modern tedaviler ve düzenli takip ile bu riskler büyük ölçüde kontrol altına alınabilse de potansiyel tehlikelerin farkında olmak önemlidir.
Hastalığın seyrinde ortaya çıkabilecek başlıca kardiyovasküler komplikasyonlar şunlardır:
- Yüksek Tansiyon (Hipertansiyon): En sık görülen komplikasyondur ve genellikle böbrek damarlarındaki darlığa bağlıdır.
- Aort Anevrizması: Aort duvarının zayıflayarak balonlaşmasıdır. Büyüyerek yırtılabilir ve ölümcül iç kanamalara yol açabilir.
- Aort Diseksiyonu: Aort duvarının içten yırtılarak katmanlarının arasına kan sızmasıdır. Son derece acil ve tehlikeli bir durumdur.
- Kalp Yetmezliği: Kontrolsüz yüksek tansiyon, aort kapak kaçağı veya doğrudan kalp kası iltihabı nedeniyle gelişebilir.
- Kalp Krizi (Miyokard Enfarktüsü): Kalbi besleyen koroner damarların daralması veya tıkanması sonucu oluşur.
- İnme (Felç): Beyne kan taşıyan karotis veya vertebral arterlerin etkilenmesi sonucu gelişebilir.
- Aort Kapak Yetmezliği: Aort kökünün genişlemesi nedeniyle aort kapağının tam kapanamaması ve kalbe kanın geri kaçması durumudur.
Bu komplikasyonların önlenmesi ve yönetimi, hastalığın temelindeki iltihabın agresif bir şekilde tedavi edilmesini ve gerektiğinde hasarlı damarların cerrahi olarak onarılmasını gerektirir.
Takayasu Arteriti hastaları için uzun vadedeki beklentiler nasıldır?
Takayasu Arteriti, alevlenmeler ve sakin dönemlerle seyreden, ömür boyu devam eden kronik bir yol arkadaşı gibidir. Ancak bu umutsuz bir tablo anlamına gelmez. Erken tanı, modern ilaç tedavileri, zamanında yapılan müdahaleler ve en önemlisi düzenli takip ile hastaların büyük çoğunluğu için uzun dönemli sağkalım beklentisi oldukça iyidir.
Geçmişte daha ciddi sonuçları olan bu hastalıkta, günümüzdeki tedavi imkanları sayesinde sağkalım oranları önemli ölçüde artmıştır. Gelişmiş ülkelerdeki verilere göre, 5 yıllık sağkalım oranı %97’nin, 15 yıllık sağkalım oranı ise %80’lerin üzerindedir. Bu olumlu tablo hastalığın daha erken tanınması ve iltihabı daha etkin baskılayan biyolojik ajanlar gibi yeni tedavilerin kullanıma girmesi sayesindedir.
Ancak sağkalım oranları yüksek olsa da hastalığın yaşam kalitesi üzerinde etkileri olabilir. Hastaların bir kısmı, yaşadıkları şikayetler veya komplikasyonlar nedeniyle günlük aktivitelerinde veya iş hayatlarında bazı kısıtlamalarla karşılaşabilirler.
Hastalığın seyrini olumsuz etkileyebilecek bazı risk faktörleri tanımlanmıştır. Tanı anında ciddi komplikasyonların (örneğin şiddetli hipertansiyon, anevrizma varlığı) bulunması ve hastalığın ilerleyici bir seyir göstermesi, daha yakın bir takip ve daha agresif bir tedavi gerektirebilir. Bu nedenle düzenli doktor kontrollerini ve görüntüleme testlerini aksatmamak, uzun ve sağlıklı bir yaşam için en önemli adımdır.
Takayasu Arteriti ile sağlıklı bir yaşam sürmek için nelere dikkat edilmelidir?
Takayasu Arteriti ile yaşamak, sadece ilaçları düzenli kullanmaktan ibaret değildir. Bu aynı zamanda hastanın kendi sağlığına aktif olarak katıldığı, bilinçli yaşam tarzı seçimleri yaptığı bir ortaklık sürecidir. Aşağıdaki öneriler yaşam kalitenizi artırmaya, tedavi yan etkilerini yönetmeye ve hastalığınızın seyrini olumlu yönde etkilemeye yardımcı olabilir.
Beslenmenize Özen Gösterin
Sağlıklı beslenme, hem genel sağlığınızı korur hem de ilaçların olası yan etkileriyle başa çıkmanıza yardımcı olur:
- Bol taze sebze ve meyve
- Tam tahıllı ürünler (tam buğday ekmeği, bulgur, yulaf)
- Yağsız protein kaynakları (tavuk, balık, baklagiller)
- Sağlıklı yağlar (zeytinyağı, avokado, ceviz)
- Yeterli kalsiyum (süt ürünleri, yeşil yapraklı sebzeler)
- Yeterli D vitamini (gerekirse takviye olarak)
Aynı zamanda kaçınmanız gerekenler de vardır:
- İşlenmiş ve paketli gıdalar
- Aşırı tuz
- Aşırı şeker
- Doymuş ve trans yağlar
- Aktif Kalın
Doktorunuzun onayladığı ölçüde düzenli egzersiz yapmak çok önemlidir:
- Tempolu yürüyüş
- Yüzme
- Bisiklete binme
- Hafif tempolu koşu
- Yoga veya pilates
Zararlı Alışkanlıklardan Uzak Durun
- Tütünü Tamamen Bırakın: Sigara ve diğer tütün ürünleri, damar duvarlarına doğrudan zarar vererek iltihabı ve daralmayı artırır. Bu mevcut hasarı daha da kötüleştirmek anlamına gelir. Sigarayı bırakmak, yapabileceğiniz en önemli iyiliktir.
- Alkolü Sınırlayın: Alkol tüketimini doktorunuzun önerdiği düzeyde sınırlayın veya tamamen bırakın.
Genel Sağlık Kurallarına Uyun
- Aşılarınızı Güncel Tutun: Kullandığınız ilaçlar bağışıklık sisteminizi zayıflatabilir. Bu nedenle grip, zatürre gibi önlenebilir hastalıklara karşı aşılarınızı mutlaka yaptırın.
- Stresi Yönetin: Kronik hastalıklarla yaşamak stresli olabilir. Meditasyon, hobi edinme veya sevdiklerinizle vakit geçirme gibi stresle başa çıkma yöntemleri bulun.
- Doktorunuzla İletişimde Kalın: Vücudunuzdaki herhangi bir yeni veya endişe verici değişikliği vakit kaybetmeden doktorunuza bildirin. Düzenli kontrollerinizi asla aksatmayın.
Sıkça Sorulan Sorular
Takayasu arteriti nedir?
Büyük damarları, özellikle aort ve dallarını tutan kronik, iltihaplı bir damar hastalığıdır. Genellikle genç kadınlarda görülür.
Bu hastalık neden olur?
Nedeni tam olarak bilinmez; otoimmün mekanizmalar ve genetik yatkınlık önemli rol oynar.
En sık kimlerde görülür?
40 yaş altı kadınlarda, özellikle Asya kökenli bireylerde daha yaygındır.
Takayasu arteriti bulaşıcı mıdır?
Hayır, bu hastalık bulaşıcı değildir; bağışıklık sisteminin damarları hedef almasıyla oluşur.
Hangi damarlar etkilenir?
Aort ve onun dalları (subklavian, karotis, renal arterler) en sık etkilenen damarlardır.
Belirtileri nelerdir?
Kol ve bacaklarda uyuşma, yorgunluk, baş dönmesi, tansiyon farkı, nabızsızlık ve görme bozuklukları görülebilir.
Bu hastalığın tanısı nasıl konur?
Kan testleri (CRP, ESR), BT anjiyografi, MR anjiyografi ve PET-BT gibi görüntüleme yöntemleri ile teşhis edilir.
Tedavisi var mıdır?
Evet, immünosüpresif ilaçlarla (kortizon, metotreksat vb.) iltihap baskılanabilir. Gerekirse damar açıcı cerrahiler yapılır.
Takayasu arteriti ömür boyu sürer mi?
Kronik bir hastalıktır; remisyon ve alevlenme dönemleriyle seyredebilir.
Hamilelikte Takayasu arteriti riskli midir?
Evet, kontrolsüz hastalık annede ve bebekte komplikasyonlara yol açabilir. Gebelik öncesi planlama önemlidir.
Cerrahi tedavi gerekir mi?
Damar tıkanıklığı ciddi ise bypass veya stent gibi cerrahi işlemler gerekebilir.
Bu hastalık görmeyi etkiler mi?
Göz damarlarının tutulması sonucu görme kaybı gelişebilir.
Egzersiz yapmak güvenli mi?
Hafif egzersizler faydalı olabilir; ancak alevlenme dönemlerinde dinlenme gerekir.
Yaşam kalitesi nasıl etkilenir?
Doğru tedavi ve düzenli takip ile birçok hasta normal yaşam sürebilir.
Hangi uzmanlar takip eder?
Romatoloji, kardiyoloji, damar cerrahisi ve nöroloji uzmanları birlikte çalışır.

Prof. Dr. Yavuz Beşoğul, 25 yılı aşkın deneyime sahip bir Kalp ve Damar Cerrahisi Uzmanıdır. Türkiye’de kapalı kalp ve atan kalpte bypass ameliyatlarının öncülerindendir. Bugüne kadar binlerce başarılı ameliyat gerçekleştirmiş, ulusal ve uluslararası dergilerde 100’den fazla bilimsel makale yayımlamıştır.